Verrugas plantares: El “papiloma”
Hoy os traemos un excelente artículo del Dr. Javier del Boz González, dermatólogo, acerca de las verrugas plantares y sus alternativas de tratamiento. Espero que os guste.
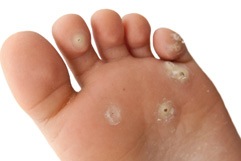
Las verrugas plantares, también denominadas “verrugas víricas” (en este caso, aquellas localizadas en la planta del pie), son lesiones originadas en los pies por una infección por Virus del Papiloma Humano (VPH). El término “papiloma”, si bien es de uso muy extendido para denominar a estas lesiones, no es del todo correcto, aunque el virus que las produzca sea dicho virus, puesto que “papiloma” se considera de forma estricta una lesión verrucosa originada en la mucosa de la boca.
La infección se contrae por contagio por contacto directo (persona a persona), siendo favorecidas cuando la piel está alterada (grietas, heridas, eccemas…) y por la maceración (por humedad, sudoración intensa…) siendo por ello favorecidas por el uso de piscinas y vestuarios, aunque también parece que podría originarse por el contacto con objetos (toallas, bañeras…) en que esté el virus. En cualquier caso, el presentar verrugas plantares no implica mayor predisposición a otras infecciones.
Desde que se tiene el contacto con el virus y hasta la aparición de las verrugas pueden pasar desde pocas semanas hasta incluso más de un año.
Existen más de 100 tipos diferentes de VPH, y en cada uno hay una afinidad variable por diferentes tejidos. Los que suelen originar las verrugas plantares son sobre todo los genotipos 1, 2 y 4.
Las verrugas víricas son muy frecuentes. Así, se calcula que hasta el 30% de niños de Primaria presentan en algún momento verrugas víricas (plantares o de otras localizaciones), y se estimar que la mitad de éstas desaparecerán incluso sin tratamiento alguno tras un año, y el 93% desaparecerán espontáneamente en 5 años. En cualquier caso, actualmente no existe forma de adivinar su pronóstico, y teniendo en cuenta las posibles molestias asociadas y su contagiosidad, habitualmente se opta por realizar un tratamiento para procurar eliminarlas.
Estas lesiones suelen aparecer frecuentemente en puntos de apoyo, pueden ser únicas o múltiples, y pueden permanecer estables por años, o bien extenderse o diseminarse en pocas semanas. Cuando las verrugas se agrupan, originan lesiones más persistentes y difíciles de tratar, conocidas como “Verrugas en mosaico”, y su sintomatología asociada es muy variable; pueden no molestar en absoluto, pero en ocasiones pueden originar intenso dolor a la presión.
Respecto a los posibles tratamientos, la medicina basada en la evidencia científica existente (revisión Cochrane Library 2012) es poco concluyente, a pesar de la extraordinaria frecuencia de estas infecciones, y de la gran cantidad de métodos de tratamiento descritos. La existencia de una cantidad tan amplia de posibles tratamientos es por sí misma un indicador de que no existe un tratamiento perfecto (que consiga siempre la resolución de la verruga, con comodidad, rapidez, buen precio, y sin potenciales efectos adversos).
Según su mecanismo de acción, los tratamientos podrían dividirse en los siguientes grupos:
-Métodos ablativos/abrasivos: Crioterapia, Electrocirugía, Cirugía, láseres ablativos (CO2, erbio), aplicación de ácido tricloroacético/monocloracético/nítrico, radioterapia, complejo nítri-zinc.
-Fuentes de luz: Láser colorante pulsado, Terapia fotodinámica.
-Antimitóticos: 5-Fluororacilo, Bleomicina, Podofilotoxina, Interferon.
-Modificadores de respuesta inmune: Imiquimod, Inyecciones de antígenos, Inyecciones de vacunas, Cantaridina.
-Otros: Psicoterapia-placebos, aplicación de plantas…
Repasaremos los más habitualmente usados, y otros que parecen tener mayor interés.
Tan sólo parece evidente que la primera línea de tratamiento sería por lo general el uso de queratolíticos (sustancias que van pelando la piel, para así eliminar la verruga) sobre todo a base de ácido salicílico. El problema fundamental es que es importante llevar a cabo el tratamiento de forma correcta (siguiendo las instrucciones de uso) y constante, siendo frecuentemente preciso tratar por varios meses para obtener la curación. Si el tratamiento no se realiza adecuadamente, existe riesgo de importante irritación en la zona.
La crioterapia (aplicación de nitrógeno líquido) originándose una “quemadura por congelación” es frecuentemente aplicada por los Podólogos, si bien no está disponible en todos los centros y conlleva un cierto coste asociado, y suele conllevar dolor, ampollas, e incluso pueden originar cicatrices. Los equipos de uso domicilario tienen una pontencia menor, siendo menos efectivos. Para mi gusto, realmente no se justifica el gasto-beneficio en éste tipo de tratamientos.
La bleomicina, una quimioterápico habitualmente utilizado en diferentes tipos de cáncer (que es su indicación aprobada, usándose en dichos casos vía intravenosa), podría considerarse una posible tercera línea de tratamiento, si bien tendría una menor evidencia científica asociada (menos estudios), y aunque raros, se han descrito ocasionalmente efectos adversos como necrosis y Raynaud… Por otro lado, las infiltraciones locales son muy dolorosas, aunque algunos médicos lo aplican escarificando las verrugas e instilando la bleomicina en su superficie, con mucho mejor resultado. Respecto a la Bleomicina nuestros resultados nos dicen es un tratamiento muy correcto y que bien aplicado no es más doloroso que cualquier otro. muchos compañeros optan por emplear la DermoJet (jeringuilla de aire comprimido) que permite infiltrar en capas superficiales de la piel mediante un disparo de aire comprimido, reduciendo el dolor y sin necesidad de agujas, con todo lo que conlleva para el paciente.
El imiquimod es un inductor de la respuesta inmunitaria del paciente, mediante la producción de interferón, factor de necrosis tumoral y citocinas varias. Su uso está aprobado en verrugas por VPH (como son las verrugas plantares), pero a nivel genital (“condilomas acuminados”). Se calcula que puede inducir una respuesta completa en casi el 50% de verrugas, aunque falta por concretarse su mejor posología, duración… y si bien puede originar una cierta irritación local, e incluso síntomas gripales, probablemente su mayor limitación de uso esté en su alto precio.
La cantaridina es una sustancia vesicante (es decir, que donde se aplique, tiende a la formación de ampollas/vesículas). Si bien su uso no está aprobado por la Agencia Americana del Medicamento (FDA), lo cierto es que existen múltiples estudios que avalan dicha utilidad. Suele aplicarse en forma de gotas de colodión (sustancia parecida a un pegamento), mezclada con ácido salicílico y podofilotoxina. La aplicación en sí es indolora (al menos en el momento), aunque la reacción asociada (sobre todo al día siguiente) con irritación local e incluso formación de ampollas, sí puede ser molesta. Como ocurre con el resto de tratamientos que deben ser aplicados en consulta, posiblemente sean necesarios varios ciclos de tratamiento, y no está recomendado en la cara y zonas “sensibles”.
Otros posibles tratamientos, acompañados de evidencia científica más limitada (además de sus posibles efectos adversos asociados, limitaciones por coste, etc), serían: Uso de láser de colorante pulsado, terapia Fotodinámica, radioterapia, curetaje + electrocoagulación, inyecciones de diferentes antígenos (vacunas, candidina…), infiltración de interferón o infitración (o aplicación) de 5-fluoruracilo intralesional, uso de psicoterapia (homeopatía, curanderos…), uso de diferentes plantas naturales (ajo, “lengua de gato”…), e incluso la aplicación de film adhesivo cubriendo las verrugas.
Entre las novedades terapéuticas, se ha obtenido una excelente respuesta a la aplicación de una crema formulada de cidofovir (una antiviral de uso aprobado en retinitis en pacientes VIH+, vía intravenosa) en 35 pacientes con verrugas plantares recalcitrantes, de entre 6 y 55 años de edad, obteniéndose respuesta en 28/35 (80%), siendo la respuesta completa en 19 (54.3%) tras una media de 11 semanas de tratamiento, apreciándose como único efecto adverso la aparición de irritación local (transitoria) en 2 pacientes. La mayor limitación para el uso de este producto es que en la actualidad es “medicación extranjera” (hay que importarlo) y su muy elevado precio.
Y otra novedad es el uso de Verrutop®, un “Medical device clase I” (producto sanitario con estudios que lo respaldan), consistente en una solución tópica a base de Nitrizinc Complex® (combinación de ácidos orgánicos, inorgánicos, zinc y sales de cobre) que es aplicado por el profesional en la consulta cada 7-15 días, con las ventajas de ser indoloro (o bien originar mínimas molestias) –por lo que no interfiere en la vida diaria del paciente-, rápido, preciso y eficaz. Los estudios que lo respaldan defienden que el 59% de las verrugas plantares desaparecen tras 1-3 aplicaciones. Su indicación aprobada es en mayores de 6 años, y no debe usarse en embarazo-lactancia, ni tampoco en lesiones faciales, ni en piel inflamada o mucosas.
Más información:
-Revisión Cochrane Library Plus (en español) sobre tratamientos locales para las verrugas cutáneas (2014):
http://www.bibliotecacochrane.com/BCPGetDocument.asp?SessionID=%209922657&DocumentID=CD001781
-Padilla España L, Del Boz J, Fernández Morano T, Arenas Villafranca J, de Troya Martín M.. Topical cidofovir for plantar warts. Dermatol Ther. 2014 Mar-Apr;27(2):89-93.
No hay comentarios:
Publicar un comentario